(En un momento en que las cifras de contagios y de fallecimientos están subiendo en nuestro país, y, al mismo tiempo, se ha politizado la discusión sobre la pandemia de tal forma que proliferan las noticias sin base sólida, consideramos útil reproducir en nuestro idioma este artículo publicado este viernes en Nature. El original aquí).
«Por cada 1.000 personas infectadas con el coronavirus que tienen menos de 50 años, casi ninguna morirá. Para las personas entre 50 y 65 años, morirán alrededor de 5, más hombres que mujeres. Luego, el riesgo aumenta abruptamente a medida que se acumulan los años. Por cada 1.000 personas de 70 o más años que estén infectadas, morirán alrededor de 116. Estas son las duras estadísticas obtenidas por algunos de los primeros estudios detallados sobre el riesgo de mortalidad por COVID-19.
Las tendencias por edad en las muertes por coronavirus han sido claras desde principios de la pandemia. Los equipos de investigación que analizan la presencia de anticuerpos contra el SARS-CoV-2 en la población general -en España, Inglaterra, Italia y Ginebra en Suiza- ahora han cuantificado ese riesgo, dice Marm Kilpatrick, investigadora de enfermedades infecciosas de la Universidad. de California, Santa Cruz.
“Nos brinda una herramienta mucho más precisa cuando preguntamos cuál podría ser el impacto en una determinada población que tiene un determinado grupo demográfico”, dice Kilpatrick.
Esos estudios revelan que la edad es, con mucho, el predictor más fuerte del riesgo de muerte de una persona infectada, una métrica conocida como índice de mortalidad por infección (IFR), que es la proporción de personas infectadas con el virus, incluidas aquellas que no se hicieron la prueba ni mostraron síntomas, que morirá como resultado.
“El COVID-19 no solo es peligroso para los adultos, es extremadamente peligroso para las personas de cincuenta, sesenta y setenta años”, dice Andrew Levin, economista de Dartmouth College en Hanover, New Hampshire, quien ha estimado que contraer COVID -19 tiene más de 50 veces más probabilidades de ser fatal para una persona de 60 años que conducir un automóvil.
Pero “la edad no puede explicarlo todo”, dice Henrik Salje, epidemiólogo de enfermedades infecciosas de la Universidad de Cambridge, Inglaterra. El género también es un factor de riesgo importante, ya que los hombres tienen casi el doble de probabilidades de morir a causa del coronavirus que las mujeres. Y las diferencias entre los países en las estimaciones de mortalidad para los grupos de mayor edad sugieren que el riesgo de morir por coronavirus también está relacionado con las condiciones de salud subyacentes, la capacidad de los sistemas de atención médica y si el virus se ha propagado entre las personas que viven en centros de atención para ancianos.
Para estimar el riesgo de mortalidad por edad, los investigadores utilizaron datos de estudios de prevalencia de anticuerpos.
En junio y julio, miles de personas en Inglaterra recibieron una prueba de anticuerpos por pinchazo. De los 109.000 adolescentes y adultos seleccionados al azar que se sometieron a la prueba, alrededor del 6% albergaba anticuerpos contra el SARS-CoV-2. Este resultado se utilizó para calcular una IFR general para Inglaterra del 0,9%, o 9 muertes por cada 1000 casos. El IFR fue cercano a cero para las personas de entre 15 y 44 años, aumentando al 3,1% para las personas de 65 a 74 años y al 11,6% para las personas mayores. Los resultados del estudio se han publicado en el servidor de preimpresión medRxiv.
Otro estudio, en España, que comenzó en abril y testeó por anticuerpos en más de 61.000 residentes en hogares seleccionados al azar, observó una tendencia similar. El IFR general para la población fue de aproximadamente 0,8%, pero se mantuvo cerca de cero para las personas menores de 50 años, antes de aumentar rápidamente al 11,6% para los hombres de 80 años o más; era del 4,6% para las mujeres de ese grupo de edad. Los resultados también revelaron que los hombres tienen más probabilidades de morir a causa de la infección que las mujeres; la brecha aumenta con la edad.
“Los hombres corren el doble de riesgo que las mujeres”, dice Beatriz Pérez-Gómez, epidemióloga del Instituto de Salud Carlos III de Madrid, que participó en el estudio español. Los resultados también se han publicado en el servidor medRxiv.
Las diferencias en la respuesta del sistema inmunológico masculino y femenino podrían explicar los riesgos divergentes, dice Jessica Metcalf, demógrafa de la Universidad de Princeton, Nueva Jersey. “El sistema inmunológico femenino podría tener una ventaja al detectar patógenos un poco antes”, dice ella.
El sistema inmunológico también podría explicar el riesgo mucho mayor de que las personas mayores mueran a causa del virus. A medida que el cuerpo envejece, desarrolla niveles bajos de inflamación, y el COVID-19 podría estar empujando al ya sobrecargado sistema inmunológico al límite, dice Metcalf. Los peores resultados para las personas con COVID-19 tienden a estar asociados con una respuesta inmune acelerada, afirma Metcalf.
El estudio en Inglaterra también comparó los resultados de diferentes grupos étnicos. Las estadísticas de mortalidad y morbilidad sugieren que las personas negras y del sur de Asia en Inglaterra tienen más probabilidades de morir o de ser hospitalizadas. Pero el análisis, dirigido por Helen Ward, epidemióloga del Imperial College de Londres, encontró que aunque esos grupos étnicos tenían muchas más probabilidades de estar infectadas que las personas blancas, no tenían más probabilidades de morir de COVID-19 que otros grupos de contagiados.
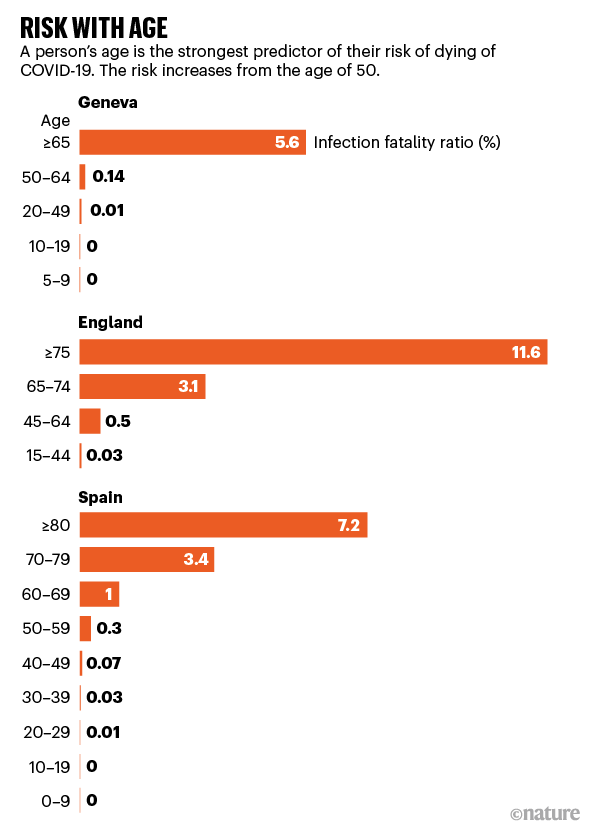
Diferencias entre países
Los investigadores señalan que existe una marcada diferencia en las estimaciones de IFR entre algunos países, especialmente para las personas de 65 años o más. Por ejemplo, un estudio de prevalencia de anticuerpos en Ginebra estimó una IFR del 5,6% para las personas de 65 años o más.
Esta cifra fue inferior a las estimaciones en España, que llega a alrededor del 7,2% para hombres y mujeres de 80 años o más, y en Inglaterra, que encontró una IFR del 11,6% para personas de 75 años o más.
Podría haber muchas explicaciones para las diferencias, dice Andrew Azman, epidemiólogo de enfermedades infecciosas de la Escuela de Salud Pública Johns Hopkins Bloomberg en Baltimore, Maryland, que formó parte del estudio de Ginebra.
Los países con tasas más altas de co-morbilidades, como diabetes, obesidad y enfermedades cardíacas, tendrán una IFR más alta. Sin embargo, las naciones con sistemas de atención médica que están en mejores condiciones para tratar con las personas que están gravemente enfermas con COVID-19, o donde los hospitales no se vieron abrumados en el pico de la epidemia, tendrán mejores tasas de supervivencia.
Algunas de las diferencias podrían atribuirse a cómo se realizaron los diferentes estudios, dicen los investigadores. Por ejemplo, las diferencias en la confiabilidad de las pruebas de anticuerpos utilizadas en los diferentes estudios, cómo se registraron las muertes por COVID-19 y cómo los investigadores eligieron dividir las poblaciones por edad.
Existe cierta incertidumbre en los datos, por lo que las estimaciones de los estudios podrían no ser tan diferentes como podrían parecer, dice Lucy Okell, epidemióloga del Imperial College de Londres, que participó en el estudio inglés.
Pero Henrik Salje afirma que un factor importante en las diferentes tasas de muerte reportadas entre países parece ser si el virus se propagó en hogares de ancianos o en centros de atención para ancianos.
En estos lugares, las personas con una salud frágil viven en entornos muy unidos donde el virus puede propagarse rápidamente. Cuando el estudio inglés tuvo en cuenta las muertes en hogares de ancianos, el IFR en personas de 75 años o más saltó del 11,6% al 18,7%. Salje estima que el IFR para Canadá, donde alrededor del 85% de las muertes ocurrieron en hogares de ancianos, sería significativamente más alto que el de Singapur, donde los hogares de ancianos representaron solo el 8% de las muertes.
Aunque las estimaciones de muertes son importantes para comprender el riesgo de propagación viral a personas de diferentes grupos etarios, no cuentan la historia completa de las víctimas del COVID-19, dice Kilpatrick. “Existe una fascinación por la muerte, pero el COVID-19 parece causar una cantidad sustancial de enfermedades a largo plazo”, agrega.